未選択
-
[PR]
×
[PR]上記の広告は3ヶ月以上新規記事投稿のないブログに表示されています。新しい記事を書く事で広告が消えます。
-
日本人のためのがん予防法 6つのポイント
日本人の半数は生涯でがんを患う。がん予防効果があると期待される生活習慣や栄養素に関する研究は国内外に数多いが、欧米人中心のデータもあれば可能性を示すにとどまる結果もあり内容は様々だ。そんな中、特に日本人で確実性が高いものを知るには、国立がん研究センターが提示している予防法が役に立つ。
喫煙でがん全体のリスクが上がるのは「確実」。野菜・果物摂取で食道がんのリスクが低くなるのは「ほぼ確実」、胃がんは「可能性あり」。
■バランスよい食事
こんながんリスクを評価し現時点で推奨できる科学的根拠に基づく「日本人のためのがん予防法」を示しているのは国立がん研究センターのがん予防・検診研究センター予防研究部だ。数万人規模で日本人を長期間、追跡調査した疫学研究などをもとに判断した。新たな研究成果が出れば、それも考慮し更新する。
予防法は喫煙、飲酒、食事、身体活動、体形、感染の6項目。確実とされた喫煙では禁煙や、他人のたばこの煙を吸う受動喫煙を避けるよう勧める。飲酒でがん全体のリスクが上がるのも確実だ。
食事は偏らずバランスよくとることが大切だ。塩分は最小限、熱い飲食物も避け、野菜や果物は不足しないようにする。食塩は胃がん、熱い飲食物は食道がんのリスクをそれぞれ上げるのが、ほぼ確実となっている。野菜・果物を取ることは、食道がんや胃がんで評価が出ているほか、果物だけだが肺がんのリスクが低くなる可能性がある。
予防法では、これら以外の食品や栄養素で特に推奨しているものはない。「特定の栄養素について日本人を対象にした精度の高い疫学研究は多くない。研究の数が少ないので、断定的な評価まで踏み込めない」と予防研究部の笹月静室長は解説する。
一般に焼き魚などの焦げを避けたほうがよいといわれるが、特に推奨していない。これも疫学研究で検証できていないためで食べても大丈夫と評価したわけではない。予防法は確実性の高いものを示しており、入っていないのは良いとも悪いとも判断していない点に注意する必要がある。

■よくない、やせ過ぎ
将来推奨されるかもしれないのがコーヒーだ。肝がんリスクを下げるのはほぼ確実などの評価。ただ海外研究では不明確とされており、今のところ習慣がない人が無理に飲むのは勧めていない。
個別の食品や栄養素ではなく、バランスのよい食事というのは分かりにくいと感じる人もいるかもしれない。だが「難しく考える必要はない」と国立健康・栄養研究所の梅垣敬三情報センター長は話す。「よいといわれる特定の食品ばかりを口にするのではなく、いろいろなものを食べる。例えば季節の旬の野菜を食べる」
がん予防によいといわれた栄養素が、その後、別の面では取りすぎがよくないと分かる例もある。食事からではなくサプリメントで大量に摂取するのも「悪い影響が出る可能性がある」と梅垣センター長は指摘する。がん研究センターの予防法でも栄養素に関してサプリメント摂取の研究は根拠に含めていない。

運動などの身体活動と、太りすぎないといった体形の2項目はがんにも関係する。身体活動が大腸(結腸)がんリスクを下げるのはほぼ確実。肥満が大腸がんや肝がんのリスクを上げるのもほぼ確実で、閉経した女性の乳がんでは確実だ。ただ、やせ過ぎはよくない。また感染の項目があるのは肝炎ウイルスが肝がんのリスクを高めるからだ。

がん予防法はそれ以外の病気予防とも重なる部分が多い。健康法として広く知られているが、あまり実践していない人も多いだろう。だが、がん研究センターが調べた結果、感染を除く「非喫煙」「節酒」「塩蔵品を控える」「活発な身体活動」「適正なBMI(体格指数)」の5つの健康習慣のうち実践している数が多いほど、がんリスクは低かった。
例えば健康習慣がゼロまたは1つの人のリスクを1とすると、5つともあてはまる男性は0.57、女性は0.63と半分近くまで下がる。笹月室長は「頭ではよいと理解していても習慣はなかなか変えられない。この数字をみて変えるきっかけにしてほしい」と話す。
http://www.henshikou.com/blog/blog_20190402_52PR -
歯周病も関係 脂肪肝を防ぐための食生活
年末年始にお酒をかなり飲んだり、甘い物を食べすぎたりした人も多いはずだ。飲み過ぎや食べ過ぎを重ねると、肝臓に中性脂肪が必要以上にたまる「脂肪肝」が起こりやすくなる。脂肪肝になると肝がんや脳梗塞、心筋梗塞などのリスクが高まることが知られている。たまに羽目をはずすことがあってもよいが、日ごろの生活ではなるべく節制することが大切だ。

奈良県に住む60代の男性Aさんは、若いときから酒をかなり飲む方だった。毎日のように晩酌をたしなんでいたが、全身がむくんでしまう症状が表れた。そこで奈良県立医科大学付属病院を受診すると、入院することに。検査では全身のむくみのほかに、目の白い部分が黄色くなる黄疸(おうだん)がみられ、腹部にも水がたまっていた。
■自覚症状ほぼなし
診察した同大の福井博教授は、肝機能が低下していたことなどからアルコール性の脂肪肝が進み肝障害になったと判断。薬剤を投与し、むくみを解消した。数日後には衰えていた食欲も回復した。
Aさんは入院を機に、禁酒を実施した。退院して1年ほどたった今は肝機能の状態を示す数値が正常に戻った。黄疸などの症状も起きていない。ただ、肝臓の一部は細胞が破壊され肝硬変となっており、今後も禁酒を守っていくと福井教授に誓っている。
脂肪肝は中性脂肪が肝臓にたまっている状態だ。肝臓には通常でも中性脂肪があるが、必要以上たまってしまうと脂肪肝と診断される。この状態を放置しておくと、肝炎を発症し肝機能が下がる。さらに肝硬変、肝がんなど重い病気に進む危険性が高まる。

やっかいなのは脂肪肝になっても自覚症状がほとんどないこと。脂肪肝の段階でむくみやだるさ、食欲不振などを訴える例は少なく、健康診断時の血液検査などで分かるケースが多いという。脂肪肝はAさんのようなアルコールが原因となるタイプと、非アルコールタイプがある。

アルコールを摂取すると、肝臓で分解され「アセトアルデヒド」という物質ができる。また「エンドトキシン」という腸内細菌が腸管を通って肝臓に達しやすくなる。「この2つが引き金となり、肝臓で免疫過剰などの反応が起こり、炎症や細胞の壊死(えし)などをもたらす」と福井教授は解説する。アルコール性の脂肪肝から炎症を起こす人は国内に500万人以上いるとみられている。
対策は深刻な病気になる前に飲酒量を減らすことだ。肝機能を示す代表的な「γ―GTP」という数値は、禁酒して2週間もすればかなり改善するという。ただ、お酒を控えるのが良いと頭では分かっているものの、なかなか実行が難しい人も多い。福井教授は「禁酒して体の調子が良くなると大量に飲んでしまい、また悪化するという繰り返しが多い。摂取量を減らすよう心がけるのが現実的だ」と助言する。
適量は日本酒で1日1合、ビールなら大瓶1本程度。アルコールに弱い体質を持つ人もいるので、これはあくまでも目安。ほろ酔いになったところで飲むのをやめるのがちょうど良いという。ゆっくり飲んだり、おつまみを上手にとったりする工夫も役に立つ。
一方、非アルコール性の脂肪肝は、お酒をまったく飲まない人や少ししか飲まない人もなる。食べ過ぎや肥満などがきっかけで脂肪肝になる。炎症が起こるとNASH(ナッシュ)に進行する。アルコール性と同様に、肝硬変や肝がんへと悪化することもある。このタイプの脂肪肝は国内に約1000万人いると推定され、そのうちの1~2割がNASHだとみられている。血糖値を下げるインスリンの効きが悪い患者も多い。
対策は生活習慣を見直すことだ。具体的には「摂取カロリーを控え、適度の運動をすること。メタボリック症候群の対策と同じだ」と横浜市立大学の中島淳教授は強調する。脂肪分の多い食事を見直したり、甘い物の食べ過ぎをやめたりして栄養バランスに気を配ろう。運動不足にならないよう体を動かす機会をつくることも大切だ。
■歯周病とも関係
さらに、中島教授や大阪大学のグループによる研究で分かってきたのが、歯周病との関係だ。NASH患者102人の歯周病菌を調べたところ、歯周病菌を保有する割合は52%で、健康な人と比べて約3.9倍に達していた。
そこで、歯周病のNASH患者10人に歯石を除去したり抗生物質で歯茎の炎症を抑えたりして治療すると、3カ月後には肝機能の数値がほぼ正常になったという。中島教授は「歯周病を治療すれば、脂肪肝の人が肝炎に進行するのを抑えられる可能性がある」と話す。
正月太りになってしまった人は、一石二鳥で脂肪肝対策に取り組んではどうだろうか。
http://www.henshikou.com/blog/blog_20190402_53 -
感染症大丈夫? 海外渡航の予防接種施設、地方で不足
海外渡航者が年間1500万人を超えるなか、滞在先で注意が必要な感染症のワクチンを接種する「トラベルクリニック」の整備が進んでいない。企業のグローバル化に伴い長期赴任者が増えているが、地方には施設がない県もあり、都心部に受診者が集中している。一般の旅行者の関心も低く、日本渡航医学会は専門クリニックの設立支援に乗り出している。
「全身がだるく、38度の発熱が何日も止まらない。尿の色はひどく濃い」。大阪市立総合医療センター(大阪市)を訪れた20代の男子学生が訴えた。観光でインドに約2カ月滞在し、約2週間前に帰国した。
診察の結果はA型肝炎。学生は肝機能障害を起こして黄疸(おうだん)の症状も出ており、3週間の入院を余儀なくされた。
A型肝炎は口からの感染が一般的だ。ミネラルウオーターを飲むといった予防策も重要だが、同センターの後藤哲志・感染症センター副部長は「渡航半年前から計3回の予防接種をすれば、5年間はほぼ確実に感染を防げる」と話す。
年1500万人が出国
海外には日本でかかる恐れがほとんどない感染症が存在する。A型肝炎は東南アジアやアフリカなどの衛生状態がよくない地域でまだ感染する恐れがあり、厚生労働省は渡航前の予防接種を推奨している。このほかB型肝炎や狂犬病、破傷風など、ワクチン接種で予防できる感染症は多い。
渡航前に予防接種を受けようとする動きは広がっている。海外の感染症の予防接種に幅広く対応できる渡航医学センター西新橋クリニック(東京・港)の場合、開業した2008年8月の受診者は延べ16人だったが、今年8月は同641人までになった。
特に増えたのが、企業関係者。大越裕文院長は「アジアやアフリカなどへの企業進出が増え、企業が対応せざるを得なくなったのではないか」と推測する。費用は初再診料のほか、1回当たりワクチンによって4千~1万8千円程度だ。

法務省のまとめによると、日本人出国者は1990年に1千万人を超え、95年以降は03年を除き1500万人を超えている。しかし地方ではまだトラベルクリニックが少ないのが実情だ。大越院長は「北海道や北陸など遠方からの受診者も珍しくない」と話す。
厚労省検疫所が開設するホームページ「FORTH」(http://www.forth.go.jp)は19種類のワクチンについて「予防接種ができる」と登録申請があった医療機関を検索できる。
例えば「トラベルクリニックに必要な渡航ワクチン」(大越院長)という5種類(A型肝炎、B型肝炎、狂犬病、破傷風、日本脳炎)すべてに対応できる医療機関を検索すると、東京40▽大阪9▽神奈川8▽愛知5▽京都、兵庫各4▽福岡、長崎各3――となり、都市部が多い。一方で24県は1カ所も登録がない(11月19日現在)。
「空白地」解消急ぐ
こうした現状を受け、海外医療に詳しい医師らでつくる日本渡航医学会は昨年、地方でのクリニック立ち上げを支援しようと、トラベルクリニックサポート事業委員会を発足させた。
渡航医学に必要な診療内容などをまとめた「開設マニュアル」をホームページで公開。すでに開業しているクリニックの見学も受け付けている。この事業の一環で、昨年12月に九州大病院(福岡市)、今年4月に三菱長崎病院(長崎市)、同8月に日本赤十字社和歌山医療センター(和歌山市)で新たに専門の渡航外来が開設された。
同委員会の委員長を務める久留米大病院(福岡県久留米市)感染制御部の渡辺浩部長は「ワクチン接種は自由診療となるので値段が高い。加えて都市部まで交通費を払って受けに行ける人は限られている」と地方での設立の必要性を強調している。
◇ ◇
■短期滞在でも地域により必要
仕事や留学で長期間、海外で暮らす人だけでなく、観光目的などの短期滞在者も渡航先によっては出国前の予防接種が必要だ。感染症にかかると、旅行が台無しになるばかりでなく、命に関わるケースもある。
「日本人は旅行前にワクチンをうってほしい」。ヒマラヤ山脈に近いネパールの首都カトマンズで診療所を営む現地医師はこう呼びかける。
1998年3月までの1年間に旅行者765人を調べたところ、欧米人の9割がワクチンを接種していたのに対し日本人の接種率はわずか5%だったという。
2006年には京都市と横浜市で狂犬病を発症して死亡した患者が出た。ともにフィリピンで犬にかまれたことが原因とみられる。
渡辺浩・久留米大病院感染制御部長は「日本人は海外渡航前の予防接種に対する意識が低い」と指摘している。
http://www.henshikou.com/blog/blog_20190402_54 -
糖尿病の自己管理、上手に 治療のカギは日常生活 患者が意見交換、「やる気」刺激
糖尿病は完全に治すのが難しく、悪化させないためには食事や運動、投薬といった日常的な自己管理(セルフマネジメント)が欠かせない。病気を抱えながら社会生活を送る中では無力感や憤りを感じることもあるが、患者が前向きに治療に参加し、病気とうまく付き合う方法を教える取り組みが広がっている。
7月上旬の週末の夜、東京女子医科大の糖尿病センター(東京・新宿)に日本人の糖尿病の約9割を占める「2型糖尿病」の患者3人と家族1人が集まった。
宣言通りに運動
59歳の男性患者が「前回宣言した通り、この1カ月間毎日歩いています」と現況を報告した。もともと運動の習慣がなかったため、40分歩いて喫茶店で休憩。その後また40分歩くという。
「食べる量や食べ方に変化はありましたか」。食行動と心理に詳しい医師の塚原佐知栄さんが尋ねると、「野菜やたんぱく質を多くとるようにしていますが、体重はまだ減ってはいません。どうしたらやせますか?」と男性。すると72歳の女性患者が「私は1キロ減らせました。時間がきたら食べなくては、と考えず、少し空腹に慣れるようにしています」と自らの経験を明かした。
この集まりは同センターが昨秋から毎月1回開く「肥満でお悩みの方のためのグループミーティング」。患者同士が積極的に話し合い、自分にあった運動や食事の方法などを見つけ出すことを目的にしている。
会の名称に「肥満」とうたったのも、「太っていることを認識した上で、糖尿病の治療のことなど、問題解決の方法を自ら感じ取ってほしい」(塚原医師)との考えから。男性患者は会合に参加し「少しずつ食べる量が減り、治療に前向きになってきた」と話す。
病気を治すために、自分にもできることがある――。「自己効力感」と呼ばれるこうした感覚を患者に高めてもらうため、独自のプログラムを提供する特定非営利活動法人(NPO法人)もある。日本慢性疾患セルフマネジメント協会(東京・港)は米スタンフォード大医学部患者教育研究センターが開発した手法を使い、全国でセミナーを開催している。
同協会が主催するセミナーでは、患者が最低1人は講師陣に入る。抱える病気は、糖尿病をはじめ、リウマチやパーキンソン病、肝炎など様々な慢性疾患だ。
取り扱うテーマは薬、運動、疲労、痛みなどの管理方法、他人とのコミュニケーションの取り方など。例えば、糖尿病の治療では運動が大事と言われるが、その理由をきちんと話せる人は意外に少ない。参加者が考えを言い合うことで、自ら気づくことを促す。「医師から頑張れと言われるだけでは、どう取り組んでいいか分からないことも多い」と同協会の千脇美穂子さんは話す。
看護師らも支援
千脇さん自身もインスリンを出す細胞が壊されてしまう「1型糖尿病」の患者の1人。「血糖値がコントロールできずにいたころは、血糖値の変化記録もつけず、自分のことなのに他人にやってもらうのを待っていた」という。セミナーでは、治療だけでなく、症状で気分が良くないのに周りの人にうまく伝えられない場合の対処方法などについても学ぶという。
看護師や療養指導士などが患者のセルフマネジメントを支援する動きも広がっている。
福岡県立大(福岡県田川市)の安酸史子教授らが7月中旬、看護分野の人材を養成しようと、福岡市内で開いた講習会には140人以上が参加した。患者が家庭で測って記録した血糖値のメモをもとに「どうして血糖値が毎週日曜日に高くなるのか」「低くなっている時があるが、薬の量は適正か」などの問題について、患者と一緒に改善策を考えるための訓練をした。
「医療従事者はつい血糖値を基準内に抑えることばかり考えがちだ。しかし入院中と違い、家庭では(自己管理が)できないのが当たり前」と安酸教授。その上で問題解決の方法を一緒に探る。今後も定期的に糖尿病認定看護師や慢性疾患専門看護師などを対象にした講習会を開くという。
大阪医科大病院(大阪府高槻市)の添田百合子看護師長は生活習慣病と言われる糖尿病の治療について「病院ではなく、患者自身の日常生活の中でやることが99%」と自己管理の大切さを強調している。
◇ ◇
国内患者推計890万人 要治療でも4割が放置
糖尿病は血糖値を下げるインスリンの働きが落ちたり、出なくなったりすることで高血糖状態が続く病気で、徐々に悪化する慢性疾患の一つ。治療には、身体活動量に合わせた食事をする食事療法▽医師の指導に従って体を動かす運動療法▽飲み薬や注射による投薬療法――があるが、根本的な治療法はまだない。

放置すれば、神経のほか血管などを傷つけ、神経障害や目の病気、足の壊疽(えそ)、腎臓機能の低下などの合併症を招く。2007年の国民健康・栄養調査によると、糖尿病が強く疑われる人は890万人、その可能性を否定できない人を合わせると2200万人と推計される。
健康・医薬関連企業でつくる「健康日本21推進フォーラム」(高久史麿理事長)が11年、健康診断で治療が必要と判定された20~60代の男女500人を対象に実施した調査によると、4割近くが「医療機関を未受診」または「受診しても治療を続けていない」と回答した。年代別でみると、30代では6割近くが放置していた。
合併症が出るまでは痛みなどの苦痛がないこともあり、「患者教育で恐ろしい病気と説明しても、放置する人は少なくない」(糖尿病患者の心理に詳しい天理よろづ相談所病院の石井均副院長)。フォーラムの調査でも、腎臓機能の低下による人工透析の導入や失明原因の1位となっていることを知らない人は7割以上にのぼった。
石井副院長は「医師任せではなく、患者自身が前向きに治療に参加することが重要」と強調する。血糖値を運動や食事、投薬で制御する中で合併症を防いだり、症状の改善が見られたりすれば「生活の質が上がることが実感でき、治療への取り組みも意欲的になるという好循環が生まれる」と話している。
http://www.henshikou.com/blog/blog_20190402_55 -
乳幼児の予防接種が拡大 スケジュール作りに苦労
乳幼児向けの予防接種の種類が増える中、多くの保護者が悩むのがスケジュールづくりだ。2歳までに接種が推奨されているワクチンは現在10種程度。期間をおいて複数回、打つものもあり、ひとたび予定が狂えば、日程を組み直す必要がある。専門家らは「医療機関や民間団体の情報を活用するなどして効率よく接種し、幼い子供を感染症から守ってほしい」と呼びかけている。
東京都足立区の住宅街の一角にある和田小児科医院。平日午後3~4時の「予防接種受付時間」には、区内だけでなく、近隣自治体からも来院者があり、広い待合室は乳幼児を抱えた母親で混み合う。
相次ぐ承認
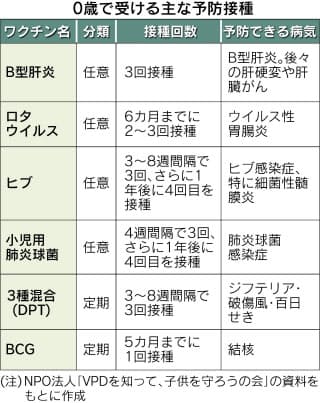
同医院は同時接種を推奨する医療機関のひとつ。「来院が月1回ですむので、とても助かっている」と話すのは同区内の主婦(39)。この日は6カ月の次女に「ヒブ(インフルエンザ菌b型)」「小児用肺炎球菌」「3種混合」の3種類のワクチンを同時接種するため来院した。「11歳になる長女の時はもっと少なかった。10種類をカバーしようとすると同時接種はやむを得ない」と話す。
予防接種のスケジュール管理が難しくなっているのは、厚生労働省が2007年以降、0歳時から接種できる「ヒブ」「小児用肺炎球菌」「ロタウイルス」などのワクチンを次々と承認したためだ。
これらは一定の間隔を空けて2~4回接種する必要がある。同医院の和田紀之医師(65)は「同時接種しなければ、生後6カ月までに計15回の通院が必要となり、保護者の負担が大きい」と指摘する。
乳幼児の予防接種を巡っては、昨年春、複数のワクチンを同時接種した乳幼児の死亡例が相次いで明らかになり、厚労省が一部の予防接種を見合わせる事態に発展。結果的に「明確な因果関係は認められない」として、1カ月後に再開した経緯がある。
日本赤十字社医療センター小児科の薗部友良医師は「同時接種の安全性は諸外国の事例で明らか」と強調。「世界保健機関(WHO)が推奨する世界標準のワクチン接種方法を国内でも実践してほしい」と厚労省などの関係機関に訴える。
ただ、こうした混乱を受け、同時接種に懐疑的な小児科医や保護者もいる。
予防接種制度は種類ばかりでなく、公費助成の仕組みなども変化が激しい。09年に民主党政権が誕生してから助成事業が次々と立ち上がったことで、1人目の子供と2人目とでは大きく変わっていることも珍しくない。住居を構える自治体による独自の費用補助もある。こうした中、最新の情報を求める保護者を支援する動きも広がっている。
スマホに自動表示
特定非営利活動法人(NPO法人)の「VPD(ワクチンで防げる病気)を知って、子供を守ろうの会」(東京・中央)はインターネットを使ってスケジュールを作成できる仕組みを一般公開している。
昨年12月にはNTTドコモと共同で、日程管理ができるスマートフォン向けのアプリを開発し、無料で公開。子供が生まれた日付を入力すれば、いつまでにどのワクチンを接種すべきかを自動的に表示してくれる仕組みだ。アラーム機能なども備えており、「保護者の面倒な作業をなくしたかった」と同会の中井麻子さん。サービス開始から半年間で約3万人がダウンロードして利用している。
20万部を発行する子育て情報月刊誌「ひよこクラブ」は年2~3回の頻度で予防接種特集を組み、「読者の一番の関心事」(仲村教子編集長)に応えている。4月号では約50ページの小冊子付録を付けて、先輩の経験談や推奨スケジュールを提案。「何度特集しても人気が衰えないコンテンツ」(同編集長)となっている。
国立感染症研究所感染症情報センターも「0~6歳」「小学生~高校生」「20歳未満」など、世代に応じた接種スケジュールをホームページで公開している。
スケジュールが逼迫して接種機会を逃すケースがある一方で、高額な費用負担によって接種を見送る保護者もいる。原則として公費負担のない「任意接種」では、1回あたり2万円のワクチンもあり、「情報不足を解消しても経済的な理由により、機会を逃している保護者も多い」(薗部医師)のが現状だ。
こうした状況を受け、厚労省は5月、ヒブと小児用肺炎球菌のワクチンを13年4月から原則無料にすることを決めた。さらに、ロタウイルスやB型肝炎についても、公費助成の検討を始めており、ワクチン格差の是正に向けた国の動きも本格化している。
任意接種、家計に重荷 自治体の助成 徐々に
予防接種には、法律に基づいて市区町村が実施する「定期接種」と、接種者が希望して受ける「任意接種」の2種類がある。定期接種の費用は公費で負担(所得などに応じ、一部自己負担がある場合もある)されるが、任意接種は基本的に全額自己負担となる。
NPO法人「VPDを知って、子どもを守ろうの会」が実施した調査では、回答した200人のうちの3割が、任意接種の注射を1回受けて窓口で実際に支払った金額について「2万5千~3万円」と答えた。
ワクチンによっては複数回打つ必要があり、家計にとって大きな負担となる。このため、任意接種に対する公費助成も徐々に始まっている。
ヒブや小児用肺炎球菌などのワクチンは2011年1月から、全国の自治体の多くが半額程度を補助。東京都渋谷区は全国でも数少ないロタウイルスワクチンの助成を始めている。
国立病院機構三重病院の庵原俊昭院長らの研究班の調査によると、公費助成が本格化した11年は、ヒブ感染症にかかる子供の割合がほぼ半分になり、肺炎球菌感染症では3割減となった。専門家らは「公費助成を広げれば、より多くの子どもの命と健康を守ることができる」と指摘している。
http://www.henshikou.com/blog/blog_20190402_56
