未選択
-
[PR]
×
[PR]上記の広告は3ヶ月以上新規記事投稿のないブログに表示されています。新しい記事を書く事で広告が消えます。
-
口の中に700種以上 特異な虫歯・歯周病菌で病気に
虫歯や歯周病は、全身の病気に関わっているといわれる。最近の研究では、こうした病気の幾つかはバランスのとれた食生活によって、症状の悪化を食い止められる可能性が出てきた。さらに、すべての虫歯・歯周病菌が悪さをするのではなく、特異な種類が元凶だと分かってきた。菌を根絶するのは難しいが、生活習慣の改善は少しずつ取り組める。歯の手入れや定期健診、早めの通院と合わせ、気にとめておきたい。

「米国では心臓病学会と歯周病学会が共同で心疾患と歯周病の関連を公表している」。大阪大学歯学部の和田孝一郎准教授は歯周病や虫歯と全身の病気の関係を、横浜市立大学の消化器内科の専門家らと共同研究している。
培養細胞と動物、実際の人と3通りの実験で調べる。すでに、潰瘍性大腸炎や脳出血に加え、アルコールをほとんど飲まないのに肝臓に脂肪がたまって炎症を起こす非アルコール性脂肪肝炎や、動脈硬化などが関わっていることを突き止めた。
■血液通じ全身に
口腔内の細菌は、主に3グループに分かれる。1つが病原性を示さない種類、次に糖分から作った酸で歯を損なう虫歯菌、歯を支える歯茎に障害を与える歯周病菌だ。驚いたことに、口腔(こうくう)内にいる700種類以上の菌の全てが悪さをするわけではなかった。特別な種類の虫歯菌や歯周病菌が元凶だった。同じ種類でも遺伝子の型で悪影響の程度が違った。
大阪大学のチームは、非アルコール性脂肪肝炎と診断された102人から唾液を採取し、歯周病菌の種類を調べた。その結果、「P・ジンジバリス」という菌の保有率は、健康な人は21%、脂肪肝の人は46%。脂肪肝炎の人は52%に達した。同大の天野敦雄教授らの研究では、健康な人と歯周病の一種の歯周炎患者で比べても、菌の保有者は健康な人で36%で、歯周炎だと87%だったという。
この菌は遺伝子の型で6種類ほどに分類できる。健康な人では菌がいても特に悪さをする高病原性の種類は少ない。歯周炎の人は逆にほとんどが高病原性だった。
虫歯菌や歯周病菌が遠くの臓器に影響するのは、血液の中に溶け出して体中を巡るためだ。潰瘍性大腸炎では虫歯菌が肝臓に取り込まれて免疫反応に異常が起き、腸の粘膜で炎症が悪化すると考えられる。一方、脳出血では、傷ついた血管内部に虫歯菌の特殊なたんぱく質が取り付き、傷の治りを遅くする。
ただ、特別な種類の虫歯や歯周病菌がいるといっても、感染すれば誰もが非アルコール性脂肪肝炎などになるというわけではなさそうだ。和田准教授は「歯周病菌だけを怖がっても仕方がない。病気を引き起こす条件がある」と話す。
■歯の健康に脚光

興味深い実験結果がある。脂肪分の多い食事を4週間与えて脂肪肝になったマウスに、歯周病菌を感染させて再び8週間続けて高脂肪の食事を与えてみた。計12週間後には、マウスの肝臓は線維化してしまうことが確認された。だが、歯周病菌を感染させた後でも、正常食を与えたマウスには肝臓に変化がなかった。実験結果は「歯周病菌と高脂肪の食事という組み合わせが、病気の進行に関わっていることをうかがわせた」(和田准教授)。
生活習慣病対策の大切さがいちだんと増す。発症や症状の進行を予防するには、歯周病を防ぐだけではなく、バランスのとれた食事や規則正しい食生活、適切な運動が求められているといえそうだ。
もっとも、歯の健康管理は大切だ。日本では100万~200万人の非アルコール性脂肪肝炎患者がいると推定される。一部は肝硬変に進行し、最悪の場合は肝臓がんになる。
患者10人の歯石を除去したり抗生物質で歯茎の炎症を抑えたりして治療すると、3カ月後には肝機能の数値がほぼ正常になったという。
歯周病は、歯と歯茎の間の歯周ポケットの深さが通常の1ミリメートルが4ミリメートル以上になっている状態だ。深くなる分、菌が歯肉に触れる面積が増えて、血液内に取り込まれる確率は高くなる。
4ミリ以上の場合、表面積は72平方センチメートルと大人の手のひらほどになる。虫歯菌は7割が食事の口移しなどで母子感染するという。
歯の健康は、おいしいものをいつまでも食べて長寿につなげる条件の1つといわれてきた。今後は全身疾患の予防につなげる目的も加わりそうだ。これまで以上に歯を大切にしていきたい。
http://www.henshikou.com/blog/blog_20190402_47PR -
C型肝炎治療、新薬で期間半減 ウイルスを撃退
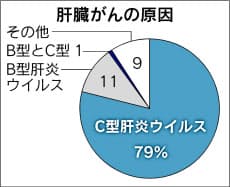
C型肝炎の新しい治療薬が9月、厚生労働省に承認された。効き目が良くて副作用が少ないのが特徴という。肝臓がんの8割は、ウイルスがもたらす「C型肝炎」がもとで発症する。従来の治療ではウイルスを除く薬を長期にわたって使い、頭痛や体のだるさといった副作用が大きな悩みだった。仕事や家事に支障が出る人がいた。患者の負担を少しでも軽くできると、専門医は期待している。
この新薬は米ジョンソン・エンド・ジョンソン(J&J)グループのヤンセンファーマ(東京・千代田)の「ソブリアード」(一般名シメプレビルナトリウム)。C型肝炎ウイルス(HCV)の増殖を防ぐ。
肝臓が専門の独立行政法人労働者健康福祉機構関西労災病院の林紀夫病院長は「現行の薬より効果も高く副作用も少ない。治療に使いやすい」と話す。来月にも変わるC型肝炎の治療ガイドラインにも、標準治療として掲載される見込みという。
C型肝炎ウイルスは、血液を通じて感染する。医療機関などでの感染対策が進んだ今は、カミソリや歯ブラシの共用などが感染原因になると指摘されている。約半数は感染源が分からない。HCVに感染すると急性肝炎を発症するが、自覚症状がほとんどない。その後3割の人は自然に肝臓からウイルスがいなくなって治る。残る7割は、知らない間に慢性肝炎になり、放置すると肝硬変に陥る。
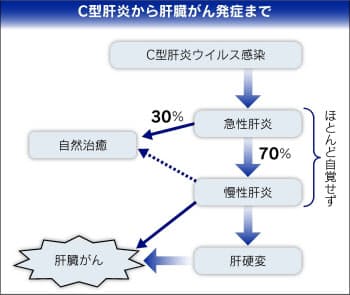
肝硬変が恐ろしいのは、治療しなければ4割が肝臓がんになってしまうところだ。逆に肝臓がん患者を調べると、その8割がHCVに感染している。慢性的な炎症が起こると細胞分裂が盛んになり、がん細胞が生まれやすくなる。
■再発・高齢者も効果
新しい治療では、3つの薬を併用する。まず「ペグ・インターフェロン」という免疫細胞を元気にする薬を週1回、注射する。さらに「リバビリン」というウイルスの働きを抑える薬を毎日2回服用。それに加えて新開発のシメプレビルナトリウムを毎日1回飲む。新薬を使った場合の治療期間は半年だ。従来は1年間だったが、半分に短縮しても効果は高いという。
3つの薬のうち、インターフェロンは副作用が深刻だ。風邪のように頭痛や発熱、体のだるさの症状が表れたり、肺炎を起こしたりする。つらい副作用が長く続き、仕事を辞めざるを得ない人もいたという。新薬によって治療期間が半分になれば、これから治療を受ける人にとってこれまでより楽になる。
新薬を含めた3つの薬の併用は、効果を試した臨床試験(治験)の結果によると、9割の患者でウイルスを体から追い出せた。従来の治療が効きにくかった高齢者や、治療を終えて肝炎を再発した人にも効いた。新薬による新たな副作用もなかったという。
新薬は治療期間を縮めるため、それだけインターフェロンを使う期間を短くできる。また副作用を避けたいとの思いから、来年にはインターフェロンを使わない治療法も実用化される見込みだ。
ただ、インターフェロンを控えたときに懸念されるのは、薬が効きにくくなる耐性ウイルスの出現だ。武蔵野赤十字病院の泉並木副院長は「インターフェロンと併用しないと薬剤耐性に変わりやすい」と指摘する。これまでは、体の免疫力を高めるインターフェロンの併用によって、薬剤耐性ウイルスの出現を予防していた面もあるからだ。また、インターフェロンを使わない治療法は、ウイルスの排除が全体の8割程度にとどまるとの見通しもある。
■男性が女性の2倍
肝臓がんは日本人に多い。がんは死因の3分の1を占め、肝臓がんによる死者は肺がん、胃がん、大腸がんに次いで4番目に多く、年間3万人が亡くなっている。男性の方が多く、女性の2倍だ。「男性の高い飲酒率や喫煙率が関わっていると考えられている」(林院長)。
肝臓がんはHCVを除去すれば、発症のリスクが大幅に下がるという。患者を減らす手立てがあるならと、厚生労働省は医療費を助成してウイルスの除去を推進している。患者負担の上限は月額1万円と2万円の場合がある。
血液検査などで肝炎ウイルスの感染が疑われた場合は、肝臓の専門医を受診したい。遺伝子検査や最新のデータで、最適な治療方針を決めてくれる。治療場所は専門病院とは限らない。じっくりと治療に臨むため、身近なかかりつけ医で投薬を受けるよう勧められるかもしれない。専門医は日本肝臓学会のホームページで確認できる。

http://www.henshikou.com/blog/blog_20190402_48 -
不妊の原因、突き止める 妊娠前の内科検診に需要増
2012年に子供を産んだ母親の25.8%は35歳以上。高齢出産が増える一方で、実は内科的な病気で不妊・不育(流産・死産)になっている人も。そんな中、国立成育医療研究センターは2013年3月から、将来出産を望む女性を対象に内科的な病気をチェックする「安心して産めるカラダに」検診をスタートした。
「元気な赤ちゃんを産むためにはお母さん自身が健康であることが大切。中には、甲状腺の病気で流産しやすくなっているのに気づいていない人もいる。特に30代、40代で妊娠を望む女性に、内科的な病気を早期発見治療して、不妊や妊娠合併症のリスクを減らしてほしい」。国立成育医療研究センター母性医療診療部の村島温子部長は新たな検診の目的をそう話す。
検診の内容は下の表の通り。身体計測、血圧測定、尿検査、血液検査で不妊の原因になる甲状腺機能や妊娠時に母子を危険にさらす高血糖、高血圧、性感染症、肝炎ウイルスなどの有無を詳しくチェックする。妊娠中にかかると危険な風疹や麻疹(はしか)、おたふく(ムンプス)、水痘の抗体検査も基本項目。結婚前女性をターゲットにした婦人科のブライダル検診が子宮や卵巣のチェックを主眼にしているのに対し、出産に影響する生活習慣病や慢性疾患、ウイルス疾患の早期発見を目指しているのが特徴だ。

こんな病気があると、不妊・流産や死産の原因に
甲状腺機能亢進症・甲状腺機能低下症
甲状腺ホルモンの分泌が多すぎても(機能亢進)、少なすぎても(機能低下)、不妊や流産、早産、妊娠高血圧症候群の原因に。
糖尿病
血糖値が高いと流産、先天異常児が生まれる確率が高まる。妊娠中は合併症の網膜症などが進展しやすい。
腎臓病・高血圧
妊娠高血圧症候群、早産、胎児の発育遅延、死産のリスクが高い。
膠原病
実際には心配ない人も多いが、死産、流産、早産のリスクが高い場合がある。
特に、最近30代、40代の女性に増えているのが高血圧と糖尿病。検診では、治療を薦められる一歩手前の正常高値血圧や糖尿病境界型の段階からチェックし、生活指導や治療を行う。「妊娠前から高めだったのに、それに気づかず妊娠初期に血圧が高い状態が続くと、丈夫な胎盤ができず、そのために胎児が育ちにくくなったり、妊娠高血圧症候群になったりする。糖尿病に気づかず妊娠すると、先天異常児が生まれる危険性も高まる(下表)。妊娠前にリスクを減らしておくことが大事」と同内科の三戸麻子医師は強調する。

検診費用は約3万円。オプションで婦人科検診1万8000円、頻度は低いが不育症の原因の一つとされる抗リン脂質抗体検査1万7000円がある。
こうした検診を実施しているのは今のところ同院だけ。「高齢出産の女性でも妊娠に備えて健康管理をしていれば安心して赤ちゃんが産める。今後、同様の検診を実施する病院が増えるように働きかけていきたい」と村島部長は話す。
http://www.henshikou.com/blog/blog_20190402_49 -
妊娠糖尿病になって初めて分かった食事療法の難しさ
米国の医療機関などで働きながら、出産・育児を経験した著者が、仕事・出産・子育て・文化の違いなど、さまざまな切り口で、米国社会とそこで働く女性の現状を紹介。読めばリアルな米国が見えてきます。さて、今回取り上げるテーマは、妊娠中のトラブル――。著者は妊娠糖尿病と診断されたのだとか。
産科医から「体重増加が少ないわね、ちゃんと食べてるの?」などと心配され、いい気になり楽しく色々食べていた。吐き気は妊娠中期には解消したし、手足もむくまず、腰痛もない。多少の疲れと眠気以外は快適な妊娠生活だった。仕事は続けていて、「出産予定日の1週間前まで産休は認められない」と人事部に言われたが、「この調子なら全く大丈夫」と、自分の幸運を喜んでいたほどだ。
それが急転したのが、妊娠24週~28週で受ける、妊娠糖尿病スクリーン検査だった。「家族に糖尿病の人もいないし、多のう胞性卵巣症候群(PCOS)歴もない。絶対に大丈夫だ」と高をくくっていたので、「陽性です」と助産師から電話連絡を受けた時は、本当にびっくりした。糖負荷試験の2時間後の数値が異常値だったという。
赤ちゃんへの糖尿病の影響はもちろん心配ではあるが、それ以外にも懸念はある。妊娠糖尿病の場合、妊婦の血糖値と胎児の測定サイズによっては、促進剤を使って予定日より前に出産しなければいけないこともある。促進剤によって陣痛が強まるとの話を聞くこともある。当然、その場合は痛み止めの量も多くなりがちだ。「できるだけ自然に出産したい」「できれば薬なしのお産を」と思っていた私にとって、これは不安なことだった。
幸いなことに、私は成人科のナースプラクティショナー(NP)として、食事療法の仕方や痛くない血糖値の測定の仕方などを、一通り心得ている。そんな私に対して、産科の糖尿病認定看護師は、胎盤から出るHPL(ヒト胎盤性ラクトーゲン)というホルモンの影響で、リスク要因がなくても妊娠糖尿病になることがあることを、長い時間をかけて根気よく説明してくれた。
■妊娠糖尿病は胎児への影響があるから真剣なのだ
その上で血糖値測定器を渡されたが、「1日に7回(1日3食の前後と、就寝前)測ってくださいね」と言われて、その頻度に驚いた。さらに食事の2時間後のターゲット血糖値は120mg/dL未満、空腹時は90mg/dL未満と、私が2型糖尿病の患者さんに普段指導している数値よりも厳しい。2型糖尿病と違って、妊娠糖尿病は胎児への影響があるから真剣なのだ。
「糖尿病の影響より、自分が毎日傷だらけの指でC型肝炎など感染リスクのある患者さんの内診などをしていることの方が、赤ちゃんへのリスクという意味では不安だ」と心の中で思ったが、言っても仕方がない。その点については、バンソウコウだらけの手に手袋をして、手袋に穴がないことを祈るしかない。
さて、妊娠糖尿病と診断されて最初の1週間。私は色々なものを食べて、自分の体で研究してみた。面白いことにタルトや生クリームたっぷりのケーキなどの甘いものも、1/3くらいずつ、なんらかのたんぱく質と一緒に摂りながら1個をゆっくり食べると、さほど血糖値は上がらない。一方、白米やパスタを食べると血糖値が確実に上がることや、バーベキューソースやトマトソースなどの調味料類にも多くの糖類が入っていることが分かった。
そこで、おかずの塩分を減らし、主食なしでおかずやサラダのみを食べることにした。また、食後にじっと座ってカルテを書いていたりすると数値が高めに出るので、食後は必ず散歩するか階段を上るようにしてみた。そうやって、目標の数値を保つことができるようになり、そのまた2週間後に受診した母体胎児専門医からは褒められた。
■仕事で忙しくて運動ができず、食事も作れない
ところが、その後、目が回るほど仕事が忙しくなってしまった。 午前中のカルテがたまってしまい、昼食後にカルテを書く代わりに散歩すれば、仕事が夜までずれ込むことになる。食事の2時間後、血糖値を測る時間を知らせるアラームが鳴る時も、間違いなく診察中だ。
助産師に2週間に一度会う以外に、毎週火曜日しか外来診療をしていない母体胎児専門医の診察を受ける必要があるし、34週目からは加えて毎週、胎児の心拍数を調べるNST(ノンストレステスト)と、胎児が低酸素症となっていないかを確認するBPS(biophysical profile scoring)も受けなければいけなくなった。 だが、産婦人科のある病院は仕事場からも家からも電車で40分ほど離れた所にある上、待ち時間も長い。前はマタニティーヨガに行ったり、たまにはジムで軽く運動をしたりしていたのだが、妊娠糖尿病になってからはそんな時間がなくなり、料理する暇もなくなったため、気がついたら外食ばかりの毎日である。
これでは、本末転倒ではないか!
さて、困らされている妊娠糖尿病だが、図らずも医療者が病気になるとどうなるか、成人病に関わるNPとして貴重な経験ができた。 当然だが、野菜が多くてヘルシーな食事は、パンや白米を食べるよりも高くつくので、一部の患者さんにとっては、コストが大きなハードルになる。
また、私の場合は「赤ちゃんを産むまで」と、期間が限定されているから頑張れた(もちろん、産後も糖尿病でこの食事が続く可能性はあるが、少ない可能性である)。しかし、もしこの食事療法が一生続く場合、あるいは血糖値を下げなければいけない理由がもうすぐ産まれる赤ちゃんの健康を守るためでなく、「将来の心筋梗塞を予防するため」など、曖昧で実感の湧かない理由だった場合、頑張りにくいだろうということは容易に想像がついた。
この経験を、患者さんの治療や食事指導をより効果的にするために生かしていきたいと考えている。
http://www.henshikou.com/blog/blog_20190402_50 -
B型肝炎の救済道半ば 和解2年、証拠集め難しく
集団予防接種の注射器使い回しが原因のB型肝炎訴訟を巡る国と原告団の和解は28日で2年を迎える。給付金を受ける患者を認定する訴訟は証拠書類を審査する国の体制が拡充されて和解が増えているとはいえ、救済枠から外れたり、カルテが集められなかったりして長期化するケースも少なくない。全面解決は道半ばとなっている。
「B型肝炎の患者は、全員同じ条件で救済してほしい」。関西に住む50代の原告の女性はこう訴える。
除斥期間が壁に
B型肝炎への感染が判明したのは、中学生の時だった。結婚後、2人の子供を授かったが、1991年1月、肝臓がんと診断され一部を切除した。98年7月、再発して手術。基本合意後の2011年10月、救済を求め、大阪地裁に提訴した。1年半以上が経過した今なお、和解に至っていない。
長期化の背景には、国側と原告側のB型肝炎の発症時期を巡る対立がある。救済制度は、発症から提訴まで20年の除斥期間(損害賠償請求権の存続期間)が過ぎれば、給付金が大幅に減額される仕組み。原告側は発症時期を2回目の13年前ととらえ、除斥期間内と主張。これに対し、国側は1回目のがん発症が起算点と反論している。
ウイルスを抑える薬を毎日服用。がんが発症しないか不安な日々を過ごす。女性は「家族に支えてもらっており、最後まで頑張りたい」と話す。

厚生労働省によると、13年5月末までの提訴者は約9700人。うち37%にあたる約3500人の和解が成立した。当初は国側の人手不足の影響で和解が進まず、基本合意から1年後の12年6月末時点の和解成立は12%にとどまっていた。このため、厚労省は12年度から、担当職員を倍増。約30人体制で証拠書類の審査などに当たっている。最近では月間300~400人の和解が成立するようになってきたという。
集団予防接種での注射器使い回しは、予防接種法が施行された1948年7月から、旧厚生省が中止の通達を出した88年1月まで約40年間続いた。B型肝炎に感染した患者は、死亡者を含め推計で四十数万人に上る。患者は医療機関のカルテが処分されているなど証拠を集めるのに難航することも少なくない。
2012年2月、福岡地裁に提訴した福岡県内の女性(61)もその一人。母子感染を否定する証拠となる母子手帳がなく、自分が生まれた医療機関で当時の記録を探そうとしたが、既に廃業していた。約35年前に検査でB型肝炎の感染が判明した病院や、約20年前に慢性肝炎と診断した病院にも足を運んだが、いずれも当時のカルテは処分されて残っていなかった。
女性は08年、肝硬変と診断された。訴訟では通院中の病院のカルテなどを証拠として提出。女性は「いつになったら和解できるのか分からない。なぜこんなに苦しまないといけないのか……」と苦しい胸の内を吐露する。
提訴まだ1万人
「手術の痛み、再発を繰り返すことへの恐怖は本人しか分からない」「母子感染で息子2人が肝臓がんを発症し手術を受けた。自責の念でいっぱい」。約1400人の患者や遺族に対する調査では、深刻な不安や悩みを抱えている実態が改めて浮き彫りになった。
東京弁護団団長の柳沢尚武弁護士は「提訴した患者は約1万人にとどまる。カルテを集めるのが難しかったり周囲からの差別や偏見を恐れたりして、提訴をためらう人も多いのではないか」とみる。少しでも多くの患者に手を挙げてもらえるよう、原告・弁護団は国に除斥期間のない一律救済を求めていく。
◇ ◇
■再発防止へ検証・教材 国、薬事行政の失敗教訓に
多くの被害者を出した薬事行政の「失敗」を教訓に、再発防止に向けた取り組みが始まっている。
厚生労働省は2012年5月、B型肝炎感染拡大の検証と再発防止を議論する有識者検討会を設置。今年6月、再発防止の提言書をまとめた。
提言書は、国内や先進国で注射器使い回しの危険性が早くから指摘されていたことを挙げ、「注射針や注射筒交換の指導の時期や方法が適切であれば、感染拡大は回避できた」と国の対策の遅れを指摘。予防接種による被害や副作用について、情報の収集・分析の体制拡充を求めた。
厚労省は今年4月から、予防接種による副作用の報告を医療機関に義務付けている。検討会メンバーで全国B型肝炎訴訟原告団の田中義信さん(54)は「なぜ、厚労省の対策が遅れたのか検討会では十分に解明できなかった」と振り返り、「二度と悲劇を繰り返さないよう国民の側に立った行政を訴えていきたい」と話している。
教育現場にも広がっている。同省は11年度から、サリドマイドによる胎児の障害や血液製剤によるエイズウイルス(HIV)感染など10の薬害の実態を扱った教材を作成。今年度は120万部を全国の中学校に配布した。
教材を授業で使用した学校は全体の2割以下。現場からは「学習指導要領のどの項目に合致するか分からない」など戸惑いの声も上がった。今後、全国薬害被害者団体連絡協議会(薬被連)の協力を得て、講師も派遣する。「被害を繰り返さないためにも、教育の重要性が現場に伝わるよう努力していく」(薬被連)
(山本公彦、今井孝芳)
http://www.henshikou.com/blog/blog_20190402_51
